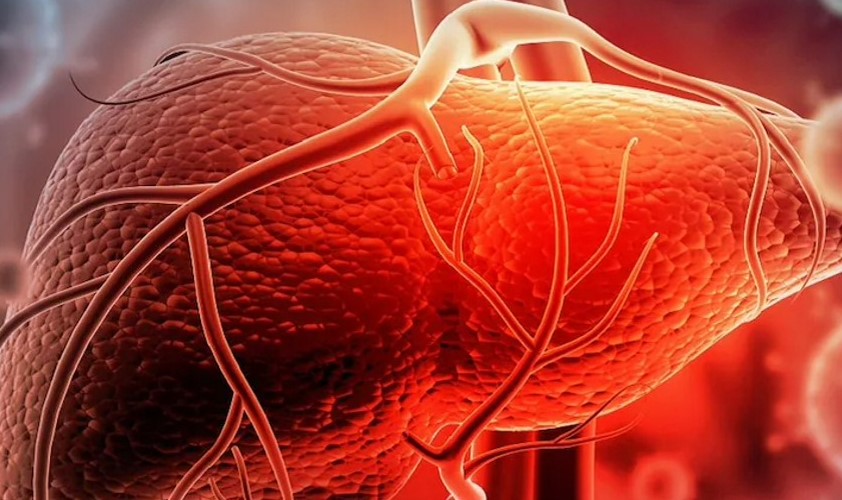
Des scientifiques américains de la société LyGenesis ont annoncé le lancement d'études cliniques pilotes sur la culture de mini-foie dans le corps humain. Le traitement expérimental recevra 12 patients atteints d'insuffisance hépatique en phase terminale. Les mini-organes seront cultivés dans des ganglions lymphatiques à l'aide de cellules donneuses. Dans le même temps, 4 patients recevront 5 mini-organes à la fois, qui seront cultivés dans 5 ganglions lymphatiques différents. À l'avenir, cette technologie devrait être utilisée pour développer le pancréas et d'autres organes.
Il y a un manque catastrophique d'organes de donneurs et souvent les patients meurent dans la file d'attente pour la transplantation. Un autre problème est que le corps de certains patients est trop affaibli par la maladie, ils n'ont donc pas besoin d'une greffe d'organe. Une solution révolutionnaire pourrait être la technologie développée à LyGenesis, écrit MIT Technology Review. Les scientifiques ont créé un traitement expérimental visant à faire croître un mini-organe dans le corps d'un patient par administration ciblée de cellules donneuses.
Cette approche a montré d'excellents résultats dans les études précliniques : des mini-foies développés ont compensé la fonction de l'organe endommagé chez les souris, les porcs et les chiens. Un essai clinique de phase un a maintenant été annoncé impliquant 12 patients atteints d'une maladie hépatique en phase terminale qui ne peuvent pas être entièrement transplantés.
La nouvelle technologie peut fournir un traitement à environ 75 patients avec un seul organe de donneur.
Il est à noter que même un organe qui ne convient plus à une greffe à part entière peut être utilisé. "Certains organes ne sont plus adaptés à la transplantation humaine, mais les cellules peuvent toujours être utilisées", expliquent les auteurs.
Incubateur dans le corps humain
Pendant des années, les scientifiques ont testé divers schémas d'administration de cellules pour déterminer la stratégie la plus efficace et la plus sûre pour la croissance d'un nouveau mini-organe. De nombreuses expériences ont montré que le meilleur environnement pour la croissance cellulaire est les ganglions lymphatiques, qui disposent de l'apport sanguin nécessaire au développement de nouveaux tissus.
Les cellules donneuses délivrées aux ganglions lymphatiques commencent à se transformer en organes miniatures, et certaines peuvent se déplacer directement vers le foie endommagé pour y être réparées. En conséquence, cette approche soutient la fonction hépatique et démarre le processus de régénération. Il est important de noter que le mini-organe ne se développera pas indéfiniment - il existe un régulateur interne dans le corps qui arrêtera la croissance des tissus si nécessaire, expliquent les scientifiques.
Les cellules seront délivrées aux premiers volontaires à l'aide d'un endoscope à travers la gorge. À l'aide de l'échographie, lorsque le tube atteint le ganglion lymphatique cible, le médecin injectera les cellules. Tout d'abord, 50 millions de cellules seront injectées, puis les doses et la zone d'injection augmenteront - quatre des 12 participants recevront une injection de 250 millions de cellules dans cinq ganglions lymphatiques. "Si tout se passe bien, ces quatre personnes recevront chacune cinq mini-organes en plus de leurs foies endommagés", ont déclaré les scientifiques.
Cultiver d'autres organes
La technologie ne se limite pas à la croissance du foie. Les scientifiques testent déjà la possibilité de développer le thymus, les reins et le pancréas de la même manière. Il est prévu d'étudier leur efficacité dans des études cliniques en cas de succès des travaux en cours sur la culture du mini-foie.
Il est probable que les résultats seront également utiles comme outil auxiliaire dans la transplantation d'organoïdes. Récemment, des scientifiques japonais ont effectué la première opération de ce type sur un patient atteint de colite ulcéreuse qui a reçu une greffe d'organoïdes issus de ses propres cellules cutanées.
2022-08-30 16:07:25
Auteur: Vitalii Babkin